Professional Documents
Culture Documents
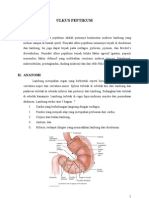
Penatalaksanaan Perforasi Ulkus Peptikum
Uploaded by
Apriliyani IinOriginal Description:
Copyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
Penatalaksanaan Perforasi Ulkus Peptikum
Uploaded by
Apriliyani IinCopyright:
Available Formats
Pentalaksanaan Perforasi Ulkus Peptikum
PENATALAKSANAAN PERFORASI ULKUS PEPTIKUM Ivana orevi, Aleksandar Zlati, Irena Jankovi Ringkasan Perforasi ulkus peptikum/Perforation of peptic ulcer (PPU) merupakan komplikasi yang paling sering pada penyakit ulkus peptik. PPU merupakan komplikasi serius yang menuntut urgensi prosedur diagnostik, reaminasi dan intervensi bedah. Tujuan dari penelitian ini adalah untuk menetapkan frekuensi PPU, diagnostik dan prosedur terapi, waktu dan jenis metode bedah, serta morbiditas dan mortalitas dalam dua kelompok pasien. Berdasarkan hasil yang diperoleh, maka akan disimpulkan jika ada peningkatan signifikan secara statistik dalam merawat pasien. Makalah ini menyajikan sebuah studi prospektif-retrospektif termasuk pasien yang dirawat di Klinik Bedah, Klinik Pusat Ni, pada periode 19942006. Para pasien dibagi menjadi dua kelompok: A - diperiksa group (20012006) dan B - kelompok kontrol (1994-2000). Divisi ini dilakukan berdasarkan pada aplikasi prosedur yang lebih baik dan diagnostik yang lebih cepat dan reaminasi, terapi urgensi bedah pada peritonitis bakteri sekunder/secondary bacterial peritonitis (SBP) dalam pasien kelompok A, sementara kemungkinan kekurangan pada pasien kelompok B. Hasil dari penelitian ini menunjukkan bahwa 168 pasien dari kelompok A dan 197 pasien dari kelompok B menjalani prosedur bedah yang sama, tetapi dengan penurunan signifikan jumlah dan keparahan dari komplikasi pasca operasi: (53.57% pasien dan 91.87% dari pasien, masingmasing) (p <00001). Mortalitas pasien dalam kelompok A dan B adalah 17,8% dan 27,4%, masing-masing (p = 0,042). Hasil yang diperoleh pada mortalitas pada pasien kelompok A sesuai dengan data literatur, di sisi lain, ini tidak terjadi ketika membahas cara mengobati PPU, kejadian dan komplikasi banyak. Ini berisiko tinggi Group pasien menuntut penghargaaan dunia bedah dan prosedur reaminasi. Kata kunci: ulkus peptikum, perforasi, peritonitis PENDAHULUAN Penyakit ulkus peptikum adalah penyakit sistemik dari seluruh organisme. Diperlukan waktu sekitar 15-25 tahun untuk sepenuhnya berkembang. Ulkus merupakan manifestasi lokal dari penyakit maag. Cedera mukosa dan, dengan demikian, ulkus peptikum terjadi ketika keseimbangan antara faktor agresif dan mekanisme pertahanan dari gastroduodenum terganggu. Hal itu dapat mempengaruhi setiap bagian dari sistem pencernaan serta bagian jaringan mukosa ektopik lambung (1). Komplikasi penyakit maag adalah: perdarahan, perforasi, penetrasi, stenosis dan mereka mempengaruhi 20 - 25% dari pasien (1, 2).
Pentalaksanaan Perforasi Ulkus Peptikum
Tujuan dari penelitian kami, berdasarkan pada studi prospektifretrospektif dengan dua kelompok pasien, adalah untuk menganalisis: jumlah pasien yang mengembangkan PPU, penerapan prosedur diagnostik, waktu antara menemukan PPU dan intervensi bedah, prosedur bedah, data angka kejadian kasus dan keparahan dari komplikasi pasca operasi, strategi penatalaksanaannya, jumlah hari rawat inap dan mortalitas pasien. UJI DAN METODE Ini merupakan penelitian prospektif - retrospektif yang termasuk pasien yang dirawat di Klinik Bedah, Klinik Pusat Ni, pada periode 1994-2006. Pasien-pasien kembali kami bagi menjadi dua kelompok: A - diperiksa kelompok (2001 -2006) dan B - kelompok kontrol (1994-2000). Kriteria yang ditetapkan berbeda mengenai diagnostik dan prosedur reaminasi, waktu yang dibutuhkan untuk memutuskan tentang tindakan intervensi bedah pada PPU, dan cara mengobati peritonitis bakteri sekunder (SBP). Pasien dari kedua kelompok adalah hampir dari umur yang sama. Keparahan kondisi pasien dengan hemodinamik, ketidakseimbangan antara elektrolit dan asam - basa telah dijelaskan oleh karena tertundanya dalam menghubungi dokter, sering 12 sampai 18, kadang-kadang bahkan 24 jam setelah perforasi. Beberapa pasien lebih dari 65 juga mengalami disfungsi hepatorenal dan insufisiensi multiorgan. Karena kondisi kesehatan yang rendah, tindakan bedah yang sering menjadi kontraindikasi. Sebuah kelompok penderita menjalani prosedur diagnostik sebagai berikut : radiografi abdomen dengan posisi berdiri atau dengan posisi left lateral decubital, jika ada indikasi, dan echo abdomen. CT scan jarang dilakukan, hanya ketika metode sebelumnya tidak bisa memberikan kelengkapan dan kevalidan informasi tentang penyakit ini. Demikian strategi yang disediakan dalam pengobatan yang lebih sukses pada PPU, dan kemungkinan komplikasinya. Resusitasi preoperative yang ebih baik, bedah aksesi yang cepat, administrasi antibiotik sebelum dan selama operasi, baik abdominal lavage dan dalam beberapa kasus pasca operasi lavage kontribusi dengan kesuksesan pengobatan SBP. Pasien kelompok B menerima prosedur diagnosis Ro , prosedur reaminasi yang lebih lama juga sebagai periode sampai dengan intervensi bedah. Pada pasien, antibiotik tidak diberikan sebelum dan selama pembedahan, tidak ada lavage abdomen pasca operasi, sehingga kemungkinan komplikasi adalah besar, dan kesuksesan-perlakuan SBP sangat kurang. Hasil penelitian yang sistematis dan presentatif dalam tabel di bawah ini (Excel 2000, Word 2000). Program paket SPSS, versi 10.0 dan Statcalc Epi- Infoversi 5a yang digunakan untuk tujuan analisis statistik. Tes statistik yang digunakan adalah sebagai berikut: t-test, tes Mantel-Haenszel dengan koreksi Yates dan Fisher tes.
Pentalaksanaan Perforasi Ulkus Peptikum
HASIL Sebuah kelompok yang terlibat 603pasien peserta ujian dengan akut abdomen dan peritonitis, dirawat pada periode 2001-2006, dimana 168 (27,86%) dengan PPU: 111 (66.07%) laki-laki dan 57 (33.92%) perempuan, usia rata-rata 52,5 (19-86 tahun). Perforative duodenum ulkus (PDU) ditemukan sebesar 3,5% lebih sering daripada perforative ulkus lambung (PGU). Grup B termasuk 523 pasien, dirawat pada periode 1994-2000, dimana 197 (37.66%) dengan PPU, usia rata-rata 52,5 (29-86 tahun): 102 (51.77%) laki-laki dan 95 (48.22%) perempuan. PDU ditemukan dua kali lebih sering daripada PGU (Tabel 1, Gambar 1, 2).
Gambar 1. Perforasi ulkus duodenum
Pentalaksanaan Perforasi Ulkus Peptikum
Gambar 2. Tumor jinak perforasi ulkus lambung
Tabel 1. Pasien dengan PPU Ulkus Lambung Ulkus Duodenum Grup A 36 (21,42%) 132 (78,57%) Grup B 64 (32,48%) 133 (67,51%) p 0,025 PPU perforated peptic ulcer
Total 168 197
Pengobatan PPU merupakan perawatan bedah dari lubang perforasi dan pencegahan SBP. Ada kira- kira 1% dari pasien dalam kelompok A dan 5% pada kelompok B yang menolak perawatan bedah dan pengobatan konservatif. Metode bedah: jahitan omentoplastik/ omentoplastic suture (OPS), gastroenteric anastomosis (GEA), selective proximal vagotomy (SPV), eksisi ulkus dengan gastroenteric anastomosis / ulcer excision with gastroenteric anastomosis (UEGEA), reseksi lambung dengan saluran pencernaan rekonstruksi oleh Billroth II Metode (BII). Ada dua kali pasien lebih banyak dengan PGU pada Group B. strategi bedah sama pada kedua kelompok. GEA (dua kali) dan SPV (3 kali) yang digunakan lebih sering dalam Kelompok B (1/3) (Tabel 2a). Jumlah pasien dengan PDU adalah sama pada kedua kelompok. Metode bedah berbeda dalam hal kejadian. GEA dan UEGEA jarang digunakan dalam kelompok pasien B (4 kali dan 3 kali, masing-masing) (Tabel 2b).
Pentalaksanaan Perforasi Ulkus Peptikum
Kami menemukan bahwa metode bedah yang sama adalah yang digunakan pada kedua kelompok dan kejadian tersebut, secara total, adalah kurang lebih sama (Tabel 2c). Komplikasi pascaoperasi dibagi menjadi mereka yang diperlakukan secara konservatif - infeksi pada luka operasi/ infection of the operative wound (IOW), ECHO menemukan cairan bebas dalam kavum abdomen (FF), dan orang-orang yang menuntut kembali Intervensi: dehiscence setelah laparotomi/ dehiscence after laparotomy (DL), jahitan dehiscence/ suture dehiscence (SD), GEA dehiscence (GEAD) dan kumpulan pus (PC). Pasien yang mengembangkan fistula duodenum tidak dirawat di klinik kami. Setelah mengobati PGU, ada lebih banyak kasus komplikasi pascaoperasi yang diperlakukan secara konservatif pada kelompok pasien B. Dalam kelompok pasien, IOW ditemukan lebih sering setelah OPS, UEGEA dan BII. FF ditemukan lebih sering setelah OPS, GEA dan SPV, sedangkan pada kelompok A, FF ditemukan lebih sering setelah UEGEA dan BII. Pengobatan PDU juga mencakup komplikasinya berbagai komplikasi: IOW dalam kelompok A lebih sering setelah GEA, sementara dalam kelompok B mereka lebih sering setelah OPS dan UEGEA. Pasien dalam kelompok A didiagnosis dengan FF pada kavum abdomen lebih sering setelah GEA, UEGEA dan BII, dan dalam kelompok B setelah OPS dan SPV. Namun, total kejadian komplikasi perawatn konservatif setelah Operasi PDU adalah sebesar 10% lebih tinggi daripada setelah PGU (Tabel 3a). Persentase komplikasi pasca operasi lebih besar pada pasien yang menjalani bedah reintervensi dibandingkan mereka yang diobati secara konservatif. Pada grup A ada tiga kali lebih sedikit komplikasi setelah operasi PGU. Dalam kelompok ini, DL lebih dari sepuluh setelah UEGEA dan BII, SD lebih sering setelah SPV dan UEGEA, GEAD setelah GEA dan PC setelah GEA. Pada kelompok B, DL lebih sering setelah OPS, GEA dan SPV, SD lebih sering setelah OPS, GEAD setelah GEA dan selain GEA, PC ditemukan dalam persentase yang lebih besar setelah semua intervensi PGU bedah. Pasien dengan fistula duodenum (DF) tidak dirawat di klinik kami, tetapi insiden itu sebesar 2,5 kali lebih tinggi pada kelompok B (Tabel 3b). Setelah mengobati PDU, komplikasi yang dibutuhkanreintervention adalah sebesar 15% lebih sering pada kelompok B. Di grup A, DL lebih sering setelah GEA, UEGEA dan BII. PC ditemukan lebih sering setelah SPV, UEGEA dan BII. Pada kelompok B, persentase lebih besar dari DL terjadi hanya setelah SPV, SD setelah OPS, sementara GEAD paling sering setelah semua metode kecuali OPS dan SPV. PC adalah ditemukan setelah OPS dan GEA dalam kasus lebih.
Pentalaksanaan Perforasi Ulkus Peptikum
Pada kedua kelompok, DF terjadi hanya setelah BII kira-kira sama jumlah kasus (Tabel 3c). Penelitian kami menunjukkan bahwa pasien kelompok B, yang dirawat secara konservatif atau menjalani perawatan bedah, lebih berkembang komplikasi pascaoperasi yang mana dua kali lebih sering dalam kelompok ini (Tabel 4). Meskipun prosedur reaminasi dan perawatan operative pasien PPU telah membuat kemajuan selama beberapa tahun terakhir, angka kematian masih tinggi karena SBP dan kondisi kesehatan individu. Mortalitas dalam kelompok A lebih rendah sebesar 10%. Dalam kelompok ini, mortalitas meningkat hanya setelah UEGEA. Semua metode bedah lainnya diikuti oleh lebih tinggi tingkat kematian pada kelompok B. Oleh karena itu, kita bisatidak mengklaim bahwa SBP adalah satu-satunya penyebab dari tingkat kematian yang lebih tinggi (Tabel 5). Tabel 2a. Metode penanganan PGU Kelompok A Kelompok B p OPS 27 (75%) 46 (71,87%) 0,911 GEA 2 (5,55%) 6 (9,37%) 0,702 SPV 1 (2,77%) 4 (6,25%) 0,653 UEGEA 2 (5,55%) 3 (4,68%) 0,999 BII 4 (11,11%) 5 (7,81%) 0,713 Total 36 64 PGU- perforative gastric ulcer OPS- omentoplastic suture GEA- gastroenteric anastomosis SPV- selective proximal vagotomy UEGEA- ulcer excision with gastroenteric anastomosis BII - gastric resection with digestive tract reconstruction by Billroth II method Tabel 2b. Metode penanganan PDU Kelompok A Kelompok B p OPS 108 (81,81%) 113 (84,96%) 0,601 GEA 8 (7,4%) 3 (2,20%) 0,213 SPV 4 (3,03%) 4 (2,94%) 0,999 UEGEA 4 (3,03%) 2 (1,5%) 0,447 BII 8 (7,4%) 12 (9,02%) 0,388 Total 132 133 Tabel 2c. Total jumlah prosedur terapi Kelompok A Kelompok B 135 (78,57%) 159 (80,71%) 10 (5,95%) 9 (4,56%)
OPS GEA
p 0,962 0,721
Pentalaksanaan Perforasi Ulkus Peptikum
SPV UEGEA BII Total
5 (2,97%) 6 (3,57%) 12 (7,14%) 168
8 (4,06%) 5 (2,53%) 17 (8,62%) 197
0,784 0,788 0,742
Pentalaksanaan Perforasi Ulkus Peptikum
Tabel 3a. Komplikasi pascaoperasi diperlakukan secara konservatif
Tabel 3b. Reintervention komplikasi pasca operasi PGU
Pentalaksanaan Perforasi Ulkus Peptikum
Tabel 3c. Reintervention komplikasi pasca operasi PDU
Tabel 4. Jumlah komplikasi - Insiden
Tabel 5. Mortalitas
Pentalaksanaan Perforasi Ulkus Peptikum
10
PEMBAHASAN Penyakit maag dapat berlangsung selama lebih dari sepuluh tahun, sementara selama sepuluh tahun pertama, sekitar 60% dari pengalaman pasien mengalami ketidaknyamanan individu. Mekanisme cedera mukosa yang diduga disebabkan oleh ketidakseimbangan faktor defensif dan agresif. Ulkus gaster berkembang dengan aktivitas faktor agresif atas yang defensif, sementara runtuhnya defensif mekanisme dan aktivitas Helicobacter pylori memberikan ulkus duodenum. Penyakit ini sering diikuti dengan komplikasi. Kejadian komplikasi adalah dengan tiga kali lebih tinggi pada kelompok pasien kami 'dibandingkan dengan Data yang tersedia (55-60% menjadi 2025%) (1, 2). PPU merupakan komplikasi yang paling umum dari ulcer disease (sekitar 40%). Komplikasi tersebut adalah indikasi serius untuk intervensi urgensi bedah, dengan persentase morbiditas yang tinggi dan mortalitas yang tinggi. Setelah belajar tentang peran Helicobacter pylori dan prestasinya dalam industri farmasi, penggunaan obat modern telah membantu mengurangi komplikasi dari ulcer disease. PPU adalah penyakit dunia modern, yang menuntut perawatan urgensi bedah dan menunjukkan persentase morbiditas dan mortalitas yang tinggi. Ini terjadi pada sekitar 40% dari pasien, baik pada pasien yang mengambil-terapi anti ulcer dan pasien yang dinyatakan PPU sebagai pertama gejala dari ulcer disease. Namun, penelitian terbaru telah menunjukkan bahwa ada perbedaan dalam representasi persentase perforasi duodenum dan gastric ulcer yang lebih umum pada pria yang lebih muda dibandingkan pada wanita (3). Secara klinis, komplikasi dramatis ini dan dibagi menjadi 3 tahap: tahap I (pertama 6 jam): peritonitis kimia diikuti oleh akut abdomen dan syok; tahap II (Setelah 6-12 jam)-laten tahap - pasien merasa lebih baik, dan tahap III (setelah 12 jam) - SBP berkembang, diikuti shock dan sepsis. PPU biasanya didiagnosis (90%) dengan uji klinis (pasien yang lebih tua mengalami nyeri intensitas menengah, yang mungkin berlangsung selama beberapa hari, dan muncul di lebih 68% dari pasien) dan radiografi asli dari abdomen dalam posisi berdiri. Namun, beberapa penulis menyarankan bahwa negatif radiograf ditemukan pada 50% dari kasus PPU. Oleh karena itu, left lateral decubital radiografi abdomen disarankan sebagai metode yang lebih baik mendiagnosis pneumoperitoneum. Setiap keterlambatan dalam mendiagnosis, perawatan bedah dan pasca pengobatan operatif meningkatkan morbiditas dan mortalitas dari pasien. Terapi dari PPU adalah bedah, kompleks dan mendesak. Ini mencakup: prosedur- prosedur urgensi reaminasi dan persiapan untuk operasi, intervensi bedah, reaminasi postoperative dan pengelolaan SBP. Pembedahan: perawatan operatif lubang perforasi, lavage abdomen dan drainase.
Pentalaksanaan Perforasi Ulkus Peptikum
11
I) persiapan urgensi bedah meliputi pengentasan rasa sakit, penggunaan antibiotik profilaksis (meskipun peran mereka belum dikonfirmasi), ketidakseimbangan elektrolit dan koreksi hipovolemia. Dalam kasus kondisi keparahan seorang pasien dengan tanda-tanda syok septichipovolemik, Prosedur reaminasi lebih intens dan kompleks. Mortalitas penyakit ini sangat tinggi, meskipun dokter dengan keahlian dan prestasi medis. Komplikasi potentional dari PPU adalah SBP yang merupakan hasil dari kontaminasi bakteri dan menumpahkan isi lambung (makanan yang tidak tercerna, asam lambung), isi duodenum dan empedu ke dalam kavum abdomen. Peritonitis menambah kemungkinan terjadinya abses dan mempertahankan di ruang ketiga menurunkan peredaran volume darah, menyebabkan ketidakseimbangan asam-basa dan elektrolit dan perfusi ginjal yang rendah dengan diuresis menurun. Sebagai penyakit berlangsung, orang dengan gangguan menyebabkan syok septik hipovolemik. Ileus paralitik, karena itu distensi abdomen, meningkatkan tekanan pada diafragma dan mengurangi ekspansi paru, kadang-kadang bahkan dengan atelektasis dan penurunan oksigenasi darah, gejala memburuk jika pasien memiliki sistem pernapasan yang rentan, atau jika pasien yang lebih tua, yang meningkatkan risiko operasi (4). Pendapat baru-baru ini ketat mendefinisikan logaritma dari pra operasi dan perawatan pasca operasi dan pengobatan pasien menurut Komite Nasional Denmark Etika Biomedical Research, yang terdaftar sebagai clinicaltrials.gov (NCT00624169) (5). Kasus SBP yang terabaikan dapat berakibat fatal. Dengan akhir abad 19 th, kematian adalah lebih dari 90%, namun berkat pengobatan operatif dan lebih efisien Terapi pada awal abad, 20 th kematian adalah sebesar 2,5 kali lebih rendah, 40% (6). Jumlah kejadian infeksi peritoneal dan abses sulit untuk menentukan karena secara langsung tergantung pada yang menyebabkanany. Appendicitis perforasi adalah penyebab utama SBP, sementara PPU mengikutinya. Setelah operasi elektif tanpa agen infeksionus, kejadian SBP kurang dari 2% (5). Pembedahan penyakit inflamasi tanpa perforasi visceral dapat diikuti oleh SBP dalam waktu kurang dari 10% dari pasien, tetapi jika perforasi disertakan, SBP terjadi pada lebih dari 50% dari pasien. Lebih dari 90% dari kasus yang SBP disebabkan oleh infeksi monomicrobical: Gr-bakteri 30%, Gr + bakteri 15% dan bakteri anaerob kurang dari 10% (7). Patofisiologi SBP dimulai dengan penurunan kegiatan fibrinolitik intraabdominal yang mengarah pada akumulasi fibrin dan pembentukan adesi fibrinosa (8), yang merupakan mekanisme pertahanan yang baik pada satu tangan, tetapi pada matriks, lainnya memungkinkan bakteri fibrinosa untuk mengumpulkan dan tumbuh, yang baik mengarah ke proses penyebaran dan membentuk sepsis atau abses (9, 10).
Pentalaksanaan Perforasi Ulkus Peptikum
12
II) Pengobatan PPU meliputi operasi dan strategi nonoperative. SBP disebabkan oleh PPU biasanya diperlakukan sepuluh atau lima hari dengan generasi ketiga Cephalosporines. Mereka biasanya dikombinasikan dengan metronidazol dan sintetis penisilin, meskipun ada bahkan penelitian yang menganjurkan terapi monobiotic. Tujuannya adalah untuk memulai secepat mungkin dengan bedah dan terapi antibiotik untuk mencegah bakteri dan racun mereka untuk mencemari rongga perut. Strategi Operative tergantung pada jenis penyakit dan keparahan infeksi intraabdominal. Intraoperative menyeluruh lavage sampai dengan 20 liter garam solution dikombinasikan dengan antibiotic (metronidazol) dan drainase perut untuk membawa morbiditas, komplikasi dan kematian ke tingkat terendah (11). Menurut beberapa penulis lain, intraoperatif lavage dapat menyebabkan penyebaran proses dan karenanya tidak boleh digunakan (12). pemantauan Konstan pasca operasi Pasien menurunkan kemungkinan komplikasi, yang, jika muncul, dapat menyebabkan peritonitis tersier (TP). TP mungkin merupakan hasil operasi yang tidak memadai pra operasi, persiapan pengobatan dan pemantauan pasca operasi dari pasien (13 - 15). III) Untuk waktu yang lama, tidak ada yang dianggap cara pengobatan conservative yang sah (metode Taylor), yang sekarang merupakan sedang dibawa ke peninjauan kembali (16). Untuk saat ini, Pengobatan operatif dari PPU adalah Gold Standard. Metode Operative, morbiditas dan mortalitas, tergantung pada kondisi kesehatan pasien preoperatif, sudah ada kardiovaskular, pernapasan dan penyakit ginjal. Penelitian telah menunjukkan bahwa risiko operasi harus dinilai sesuai dengan skor APACHE II system (17), dan tingkat keparahan dari sepsis abdomen sesuai dengan sistem skoring Jabalpur yang paling sederhana dan yang paling efisien (18). Usia pasien juga merupakan faktor risiko penting, meskipun angka kematian anak adalah sesuai-18% untuk beberapa data (19). Menurut sistem skor ASA, periode antara saat ketika rasa sakit mulai dan operasi memiliki pengaruh langsung terhadap kejadian komplikasi dan mortalitas (20). Strategi operative, laparoskopi atau teknik pembedahan terbuka menghasilkan hasil yang sama, menekankan bahwa ada sejumlah kecil kasus infeksi luka operasi setelah perawatan bedah laparoskopi dari lubang ulkus duodenum (21). Akhir-akhir ini, metode laparoskopi memiliki metode yang telah sering digunakan untuk PDU (22). Metode pembedahan untuk mengobati PPU sangat beragam: Penjahitan Sederhana omentoplasty (Mikulitz 1887); Penjahitan perforasi dengan vagotomy, biasanya vagotomy proksimal lambung (PGV); Trunkal vagotomy dengan gastroenteric anastomosis (GEA) jika stenosis atau risa yang hadir.
Pentalaksanaan Perforasi Ulkus Peptikum
13
Eksisi ulcer dengan jahitan tanpa vagotomy (pasien berisiko tinggi). Gastrektomi parsial jika risiko operasi diterima. Metode ini biasanya diterapkan pada tukak lambung atau ulkus duodenum dengan atau tanpa stenosis. Beberapa penulis lebih memilih pengobatan laparascopic dari perforasi ulcus menggunakan perekat dengan omentoplasty dan Graham patch (23). Perbedaan dan keuntungan dari laparoskopi dan metode terbuka telah dianggap oleh beberapa penulis dari Sarajevo (24). Pemilihan strategi operasi merupakan Tugas yang tidak mudah, meskipun penemuan baru dalam obat dan pembedahan laparascopic, yang telah dijelaskan dalam makalah baru-baru ini (25). Dalam beberapa kasus, kematian setelah prosedur sangat tinggi. Turner WW Jr (1988) melaporkan bahwa kematian setelah jahitan dengan eksisi omentoplasty atau ulkus adalah 12%, setelah reseksi lambung primer 45%, dan setelah jahitan sederhana bahkan 62%. Inilah sebabnya mengapa itu adalah rekomendasi-rekomendasi DED untuk melakukan jahitan ulkus dengan omentoplasty atau eksisi ulkus dengan jahitan dalam kasus PGU, sedangkan dalam kasus PDU, jika mungkin, reseksi lambung primer dilakukan (26). Kemungkinan pengobatan perforasi ulkus belum selesai. Dengan demikian, profesor T. Stegmann et al. dalam buku Perforated Peptic Ulcernew insights, dari tahun 2011, menggambarkan pengobatan perforasi lambung "stamp" metode dan membandingkan khasiat dari penghapusan biodegradable lactide-glycolide-caprolactone dengan omentopatches (27). Pasien lebih dari 60 tahun, dengan skor PPU dan tinggi APACHE II dan SAPS, yang menjalani jahitan dengan omentoplasty, dengan cara operasi terbuka atau laparoskopi, masukkan risiko morbiditas dan mortalitas 25% lebih dari 20% (28). Di Jepang, mortalitas PPU pasien lebih dari 70 tahun telah dipelajari. Hasil menunjukkan bahwa kematian lebih tinggi jika perforasi diperlakukan dengan jahitan sederhana, tetapi dapat menurunkan jika metode ini dikombinasikan dengan vagotomi. Maag/ulcer kambuh lima tahun setelah intervensi jahitan pada PDU didiagnosis pada 63,6% pasien, dan setelah vagotomy di 38,1%. Setelah gastrektomi pada PGU, angka kematian lebih tinggi dari setelah intervensi jahitan. Kematian bahkan lebih tinggi jika pasien telah memasuki syok septik, jika dioperasi tertunda lebih dari 24 jam dan jika pasien juga menderita penyakit lain. Maag kambuh setelah jahitan yang didiagnosis pada 41,2% dari pasien, dan setelah gastrektomi pada 15,9%. Menurut beberapa, penulis penelitian merekomendasikan jahitan dengan vagotomy pada pengobatan PDU, kecuali lubang berlubang lebih lebar dari 20 mm atau jika ulkus adalah
Pentalaksanaan Perforasi Ulkus Peptikum
14
dikombinasikan dengan stenosis. Metode pilihan dalam mengobati PGU adalah reseksi lambung (29, 30). Patch Graham adalah Metode yang umum digunakan dalam mengobati PDU. Ini procedur kembali telah memberikan persentase yang sangat tinggi dari kematian dan oleh karena itu telah sering dipelajari. Telah menemukan bahwa kebocoran empedu merupakan faktor risiko, yang dapat mengakibatkan hasil yang mematikan di 55,6% dari kasus, seperti diharapkan angka kematian 2,7% tanpa komplikasi (31). Morbiditas dan mortalitas pasien tergantung PPU pada dimensi ulkus dan diameter lubang ulcer. Tipe A: ulkus prepyloric sederhana di dinding anterior: jahitan laparoskopi dengan omentoplasty memiliki 9% morbiditas dan mortalitas 4%; Tipe B: ulkus dengan cacat besar: eksisi dan tindakan penjahitan, melaporkan morbiditas 22%, dan mortalitas 20%; Tipe C: ulkus dengan kehancuran duodenum dan penetrasi ke organ terdekat: gastrektomi pada75% dari kasus, melaporkan morbiditas 34% dan mortalitas 17% (32,33). Hasil dari penelitian ini menunjukkan bahwa pada Klinik Bedah Umum CC Nis ada 168 pasien dengan PPU di grup A: 36 (21,42%) pasien didiagnosis dengan PGU dan 132 (78,57%) memiliki PDU. Hasil penelitian kami menunjukkan bahwa batas usia memiliki berubah, dibandingkan dengan standar dunia. Rata-rata usia dari pasien dalam kelompok A adalah 52,5 tahun dan 57,5 tahun dalam kelompok B. Hanya sedikit dari mereka mencapai klinik dalam 6 jam sejak perforasi, yang juga paling convenient waktu untuk melakukan intervensi bedah. Pasien sering dalam kondisi kesehatan yang sangat buruk, dan telah ekstrim ketidakseimbangan elektrolit dengan tanda-tanda syok septik hipovolemik. Pasien membutuhkan prosedur urgensi reaminasi. Prosedur Reanimation lebih menyeluruh dan lebih sukses di grup A, karena kemajuan terbaru dan prosedur reaminasi. Pasien dalam kelompok B datang ke klinik setelah lebih dari 6 jam rasa sakit. Mereka berada di seorang jenderal Kondisi yang sangat buruk, dengan gejala syok endotoksik. persiapan Preoperatif efektif dan resusitasi pasien ini adalah lebih pendek, tidak lengkap, tanpa penggunaan antibiotik yangmeningkatkan risiko komplikasi, morbiditas, pengobatan SBP keparahan dan kematian dari penyakit ini. Di grup A, 99% dari pasien PPU adalah pembedahan diobati, dan hanya 1% (perforasi tectal) dirawat konservatif (biasanya pasien yang menolak intervensi bedah). Pada kelompok B, metode konservatif sedikit lebih sering (sekitar 5%), sedangkan pasien dengan Kondisi kesehatan serius yang menolak perawatan bedah yang mengalami pengobatan metode Taylor. Perbedaan seperti dalam mengobati PPU menunjukkan lebih ditentukan dan agresif bedah pendekatan dalam mengobati komplikasi ini penyakit.
Pentalaksanaan Perforasi Ulkus Peptikum
15
Dalam kedua kelompok pasien yang sama prosedur bedah digunakan. PUG: OPS, dalam banyak kasus (grup A-75%, kelompok B-71,87%), metode lain yang dilakukan di kira-kira jumlah yang sama pada kedua kasus kelompok kecuali untuk reseksi lambung BII, yang dilakukan pada 11,11% dari pasien dalam kelompok A, dan 7,81% di grup B. PUD telah dioperasi dirawat di kedua kelompok dan operasi dilakukan pada kurang lebih sama persentase pasien. Hasil dari kedua kelompok menunjukkan bahwa tidak ada kemajuan yang signifikan dalam jumlah dan jenis prosedur bedah pada PPU di masa lalu, yang sesuai dengan pernyataan resmi yang diterima dunia. Kami bagi komplikasi pasca operasi dalam dua kelompok: 1. Komplikasi yang tidak membutuhkan reintervention (Pengobatan konservatif); 2. Komplikasi yang dibutuhkan reintervention. Dalam grup A setelah pengobatan bedah dari PGU, 25% pasien dengan komplikasi dirawat secara ketat, sebagai lawan 48,43% dari pasien kelompok B pasien grup B (p = 0,037). Dalam Sebuah kelompok penderita dengan PDU, 21,21% darikomplikasi tidak membutuhkan reintervention, sementara ini adalah diperlukan dalam 35,33% dari pasien kelompok B (p = 0,015). Komplikasi yang dibutuhkan reintervention setelah mengobati PGU dilaporkan pada 47,22% kasus di Group A dan 73,43% pada kelompok B (p = 0,016). Komplikasi yang perlu reintervention setelah mengobati PDU dilaporkan pada 27,27% kasus dalam kelompok A dan 42,1% dalam kelompok B (p = 0,016) pasien. Komplikasi yang diperlukan reintervention telah diperlakukan berbeda: Dehiscence setelah laparotomi (grup A-18, kelompok B-27) oleh resuture dari laparotomi tersebut. Dehiscence jahit: tempat perforasi, menurut yang telah terjadi setelah jenis bedah intervensi, di grup A setelah mengobati PGU adalah diagnosa pada 6 pasien dan mereka dijahit kembali di 66,66% kasus, dan eksisi ulkus dilakukan pada sisa kasus. Setelah mengobati PDU, ada 6 jahitan dehiscences, dan sekunder reseksi BII adalah dilakukan. Di grup B dengan PGU, dehiscence jahitan dari perforasi tempat, termasuk yang telah terjadi setelah jenis lain intervensi bedah, adalah diagnosa pada 13 kasus. Semua pasien menjalani reseksi lambung BI (44,44%) dan BII (55,55%). Dehiscence pada GEA setelah operasi PGU di grup A: pada satu pasien - resuture, setelah PDU ada 4 pasien, 2 di antaranya (50%) yang resutured dan lainnya dua pasien menjalani reseksi lambung BII. Pada kelompok B: setelah operasi PGU ada 4 GEA dehiscences yang yang resutured. Setelah operasi PDU dan 5 Dehisensi GEA, reseksi BII dilakukan pada 80% pasien dan resuture di 20% (reseksi lambung BI atau BII yang dilakukan sekunder tidak ditambahkan ke PPU mengobati data hasil).
Pentalaksanaan Perforasi Ulkus Peptikum
16
Terjadinya abses Pascaoperasi: di grup A, 17 pasien dirawat secara konservatif dan hanya 14 membutuhkan drainase. Di Grup B, 30 pasien pascaoperasi Abses yang diobati konservatif dan 33 pasien menjalani reintervention. Fistula duodenum: 4 kasus dalam kelompok A dan 7 kasus dalam kelompok B tidak dirawat di klinik kami. Jumlah tingkat komplikasi pasca operasi di Group A adalah 53,57% dan 91,87 pada kelompok B (p <1x10 -6). Persentase yang tinggi pada individu dan total komplikasi langsung mempengaruhi durasi rawat inap dan morbiditas. Rata-rata durasi rawat inap setelah mengobati PGU oleh jahitan dengan omentoplasty adalah 9 hari (711d) dalam kelompok A dan 13,5 hari (9-18d) dalam kelompok B. Setelah prosedur bedah lainnya, rawat inap berlangsung 15 hari (8-22d) dalam kelompok A dan 20,5 (19 -29d) dalam durasi rawat inap kelompok B. setelah PDU jahitan dengan omentoplasty adalah 11,5 hari (8-15d) di kelompok A dan 15,5 hari (12-19d) setelah metode bedah lainnya. Di grup B, setelah jahitan dengan omentoplasty, rawat inap berlangsung 13,5 hari (9-18d) dan 19 hari (10-28d) setelah metode bedah lainnya. Meskipun kemajuan signifikan dalam prosedur reanimasi dan pengobatan operatif dari pasien PPU telah dibuat, mengikuti prinsip-prinsip operasi gastroduodenal, angka kematian masih tinggi,mortalitas karena kondisi SBP dan kesehatan pasien. Setelah jahitan dengan omentoplasty di grup A, angka kematian adalah 17,8%. Di grup B, setelah jahitan dengan kematian omentoplasty adalah 24,5%, dan setelah lain prosedur 38,46%. Angka kematian total 27,4% (P = 0,042). Jika kita membandingkan cara mengobati PPU dengan mereka diterapkan di seluruh dunia, kita tidak akan keluar dengan hasil yang memuaskan. PGU dirawat dengan jahitan omentoplasty pada 75% kasus pada kelompok A dan 72% di Kelompok B. metode bedah lain yang jarang diterapkan. Pendekatan semacam ini dalam berlawanan langsung dengan standar pada pengobatan perforasi ulkus - dengan jahitan omentoplasty yang harus dilakukan hanya dalam kasus-kasus yang pasienny kondisi kesehatan serius, sedangkan ulkus excisions dan eksisi parsial lambung harus menjadi metode pilihan dalam mengobati PGU. Dalam mengobati PDU, jahitan dengan omentoplasty merupakan sebagian besar tindakan (grup A-82%, kelompok B-85%). Metode operatif Lain juga jarang dilakukan. Menurut data yang diambil dari literatur, prinsip pembedahan dalam mengobati PDU dibagi menjadi: jahitan dengan vagotomy jika lubang perforasi di bawah 20 mm lebar, dan jika lubang perforasi yang lebih besar, atau stenosis berlebihan, gastrektomi harus dilakukan. Hasil kami secara langsung berlawanan dengan yang disajikan dalam data literatur.
Pentalaksanaan Perforasi Ulkus Peptikum
17
Meskipun tampaknya menjadi metode yang lebih aman, mengenai komplikasi dan kematian, jahitan dengan omentoplasty, dilakukan pada pasien kami, masih belum pasti solusi untuk penyakit maag, terutama ketika berbicara tentang residivisme. Ini adalah pendapat kami bahwa dalam mengobati ulkus penyakit dan komplikasinya lebih radikal prinsip-prinsip harus dipertimbangkan. Namun, seharusnya prinsip terapi tidak diterapkan begitu ketat (setelah PGU-reseksi, setelah PDU sampai dengan 20 mm widelubang perforasi jahitan dengan vagotomy, lebih dari 20 mm-lambung reseksi), karena Metode operasi juga tergantung pada faktor-faktor lain seperti sebagai: usia, kondisi kesehatan persiapan, pra operasi, temuan intraoperative dan tingkat keparahan SBP. berbicara Secara teknis, tidak ada prinsip-prinsip operasi yang unik di mengobati PPU tapi jahitan dengan omentoplasty, yang merupakan salah satu metode yang paling banyak digunakan di klinik kami, tetapi sedikit digunakan di tempat lain di dunia. KESIMPULAN Akut abdomen yang disebabkan oleh PPU merupakan masalah pembedahan yang serius dan menuntut pendekatan yang serius. Kita bisatidak puas dengan hasil yang diperoleh dalam penelitian ini. Persentase morbiditas, mortalitas dan rawat inap durasi yang sesuai dengan standar dunia, yang ini tidak terjadi dengan cara pengobatan dan metode operasi. Pasien dengan PPU merupakan pasien risiko tinggi dan mereka harus disediakan dengan lengkap urgensi persiapan preoperative dan reaminasi, dan metode operasi harus mencakup beberapa pengalaman yang berguna lain: jahitan dengan omentoplasty harus dilakukan hanya dalam kasus kondisi kesehatan yang serius dari pasien, sementara excisions ulkus dan eksisi parsial lambung harus menjadi pilihan metode ketika merawat PGU. Prinsip - prinsip administrasi Bedah dalam mengobati PDU dibagi menjadi: jahitan dengan Vagotomy jika lubang perforasi di bawah 20 mm lebar, dan jika lubang perforasi yang lebih besar, atau stenosis berlebihan, gastrektomi harus dilakukan. Pernyataan ini harus diambil ketat sebagai pilihan teknik operatif dalam setiap kasus tergantung pada lainnya faktor (usia, penyakit penyerta, kondis pasien umum, dll). Meskipun jahitan omentoplasty membawa komplikasi atau perpanjangan rawat inap dan meningkatkan morbiditas, ini masih yang paling sering menggunakan metode di klinik kami, tetapi paling tidak digunakan di mana saja di dunia.
You might also like
- Tugas Skenario 4 Kelompok 21 Bronkitis KronisDocument31 pagesTugas Skenario 4 Kelompok 21 Bronkitis Kronisiva maria100% (2)
- Asma Persisten RinganDocument17 pagesAsma Persisten RinganFara DilaNo ratings yet
- Stenosis MitralDocument7 pagesStenosis MitralnaomigabeNo ratings yet
- TUBERCULOSIS PADA ANAKDocument2 pagesTUBERCULOSIS PADA ANAKHelmia Baagil DuaNo ratings yet
- Farmakologi Dan Interaksi Obat Gangguan Sindrom Metabolik Kel 7Document17 pagesFarmakologi Dan Interaksi Obat Gangguan Sindrom Metabolik Kel 7TarisaNo ratings yet
- BukuAjarIlmuPenyakitJantung PDFDocument211 pagesBukuAjarIlmuPenyakitJantung PDFDara PitraNo ratings yet
- JENIS PEMUTIH KULITDocument5 pagesJENIS PEMUTIH KULITtikamoesthafaNo ratings yet
- CSS Koma HipoglikemiaDocument32 pagesCSS Koma HipoglikemiaYan Sheng HoNo ratings yet
- Jurnal Faringitis AnakDocument31 pagesJurnal Faringitis AnakYusty Ad100% (1)
- Daftar Pustaka AnestesiDocument1 pageDaftar Pustaka AnestesiSiti Annisa NurfathiaNo ratings yet
- Penggolongan AntibiotikDocument7 pagesPenggolongan AntibiotikAni NuraeniNo ratings yet
- Dinda Amalia Shaleha - 019.06.0022 - Tugas Essay Materi Biokimia Enzim Pencernaan Dan Proses Biokimiawi Hepar by Dr. Dr. Desak Made Wihandani, M.KesDocument8 pagesDinda Amalia Shaleha - 019.06.0022 - Tugas Essay Materi Biokimia Enzim Pencernaan Dan Proses Biokimiawi Hepar by Dr. Dr. Desak Made Wihandani, M.KesDinda Amalia SNo ratings yet
- Fibrosis ParuDocument9 pagesFibrosis ParuAhmad Nurhadi Al-GhazaliNo ratings yet
- PERUBAHAN FISIOLOGI PENUAANDocument26 pagesPERUBAHAN FISIOLOGI PENUAANSamuel Hananiel RoryNo ratings yet
- Talak SNDocument4 pagesTalak SNbellaNo ratings yet
- ImobilisasiDocument47 pagesImobilisasiTonny N. FirmansyahNo ratings yet
- Penatalaksanaan Diare Pada AnakDocument6 pagesPenatalaksanaan Diare Pada AnakmerkuriNo ratings yet
- 123dok Gambaran+Pola+Makan+dalam+Terjadinya+Gastritis+pada+Biarawati+di+Yayasan+Santa+MariaDocument89 pages123dok Gambaran+Pola+Makan+dalam+Terjadinya+Gastritis+pada+Biarawati+di+Yayasan+Santa+MariaNovita GustiaraNo ratings yet
- KELOMPOK 3 - Uji Efek Obat Pada KardiovaskularDocument96 pagesKELOMPOK 3 - Uji Efek Obat Pada KardiovaskularRonaldo JemaduNo ratings yet
- Daftar Nama ObatDocument3 pagesDaftar Nama ObatAtit RokhayatiNo ratings yet
- PRS C3 Kel. 5 Pak JasonDocument28 pagesPRS C3 Kel. 5 Pak JasonSiti MarjannahNo ratings yet
- PENGHANTARAN NASALDocument5 pagesPENGHANTARAN NASALEnglandari MurtiNo ratings yet
- DEMAM PADA ANAKDocument23 pagesDEMAM PADA ANAKNika Mei Hendra NingrumNo ratings yet
- LAPORAN CKDDocument36 pagesLAPORAN CKDMoh Hendra Setia LNo ratings yet
- Albiglutide GLP-1 AgonisDocument14 pagesAlbiglutide GLP-1 AgonisNabila Fauziah HapsariNo ratings yet
- Bulk FormingDocument21 pagesBulk FormingRizky AmaliaNo ratings yet
- Penggolongan Obat DiareDocument1 pagePenggolongan Obat DiareMaera SarahNo ratings yet
- Buku Panduan CSL 3 Edisi 1 Edit - UnlockedDocument100 pagesBuku Panduan CSL 3 Edisi 1 Edit - UnlockedDicky SaputraNo ratings yet
- Uji PraklinikDocument16 pagesUji PraklinikNurul syam annisaNo ratings yet
- FT Dr. Prananda SuryaDocument7 pagesFT Dr. Prananda SuryaBintang UbamnataNo ratings yet
- PADDocument17 pagesPADDevi SaputriNo ratings yet
- Laporan Portofolio Kegiatan Di Puskesmas BeberDocument5 pagesLaporan Portofolio Kegiatan Di Puskesmas BeberRaiz SutanNo ratings yet
- Penerapan 5 Tingkat Pencegahan ISPADocument20 pagesPenerapan 5 Tingkat Pencegahan ISPAYulistio Ervano100% (1)
- Efek Samping ObatDocument21 pagesEfek Samping ObatMohammad Rusman HadiNo ratings yet
- Cara Membuat Soal Multiple Choice Dengan NotepadDocument2 pagesCara Membuat Soal Multiple Choice Dengan NotepadIke PuspitaningrumNo ratings yet
- Portfolio Puskesmas WatubelahDocument39 pagesPortfolio Puskesmas WatubelahNadia IndriNo ratings yet
- Levodopa ObatDocument7 pagesLevodopa ObatAzka MuzakkaNo ratings yet
- Catatan Medik Berorientasi MasalahDocument43 pagesCatatan Medik Berorientasi MasalahErzamtya ZahirNo ratings yet
- 1 Bab. I Sejarah ImunologiDocument33 pages1 Bab. I Sejarah ImunologidradhieNo ratings yet
- Referat Hirschsprung Disease DONE 1Document33 pagesReferat Hirschsprung Disease DONE 1real_yooriNo ratings yet
- Penentuan LD50Document2 pagesPenentuan LD50Faradila IsnainiNo ratings yet
- SpirivinaDocument13 pagesSpirivina3981stories.comNo ratings yet
- 9.diktat Anestesi (DR - Undang, SpAN&Dr - Asegaf, SpAN)Document74 pages9.diktat Anestesi (DR - Undang, SpAN&Dr - Asegaf, SpAN)rioo26No ratings yet
- Gol Obat AntibiotikDocument4 pagesGol Obat AntibiotikArdi WidiatmikaNo ratings yet
- PersonaliaDocument11 pagesPersonaliaNeni RahmadaniNo ratings yet
- Saintifikasi JamuDocument3 pagesSaintifikasi JamuKusumaning AisahNo ratings yet
- Power Point DiuretikaDocument17 pagesPower Point DiuretikaratnaNo ratings yet
- PATOGENESIS PERTUSSISDocument3 pagesPATOGENESIS PERTUSSISDessy P HariyantiNo ratings yet
- Pertanyaan Dan Jawaban TekfarDocument7 pagesPertanyaan Dan Jawaban TekfarTriNo ratings yet
- Hubungan Antara Motivasi Pengawas Menelan Obat (Pmo) Dengan Kepatuhan Minum Obat Pada Pasien TBCDocument76 pagesHubungan Antara Motivasi Pengawas Menelan Obat (Pmo) Dengan Kepatuhan Minum Obat Pada Pasien TBCamad markaNo ratings yet
- Pengobatan AlternatifDocument14 pagesPengobatan AlternatifRatih Rizki IndrayaniNo ratings yet
- Pemastian Mutu Fisik Sediaan Steril Vitamin B1Document10 pagesPemastian Mutu Fisik Sediaan Steril Vitamin B1Nilam Candra SariNo ratings yet
- PANDUAN KARDIODocument27 pagesPANDUAN KARDIOMarco SaptennoNo ratings yet
- Manajemen Batuk JURNAL THTDocument17 pagesManajemen Batuk JURNAL THTnindylisty100% (2)
- Adhesive Intestinal AgusDocument7 pagesAdhesive Intestinal AgusDoniNo ratings yet
- Oleh: Muhammad Aufaiq Akmal Noor (2014730051) Pembimbing:: Dr. Lili K Djoewaeny, Sp. BDocument20 pagesOleh: Muhammad Aufaiq Akmal Noor (2014730051) Pembimbing:: Dr. Lili K Djoewaeny, Sp. BTopan MuhamadNo ratings yet
- KLINIS HD DEWASADocument14 pagesKLINIS HD DEWASAnurmaadewii100% (1)
- Translate Epidemiologi Dan Manajemen Peritonitis Di Rumah Sakit Pedesaan Di ZambiaDocument10 pagesTranslate Epidemiologi Dan Manajemen Peritonitis Di Rumah Sakit Pedesaan Di ZambiaRashey CantikNo ratings yet
- DIVERTIKULITISDocument6 pagesDIVERTIKULITISMazda SeptinaNo ratings yet
- Diagnosa BandingDocument4 pagesDiagnosa BandingFlorensia WodaNo ratings yet
- Laporan Supervisi PuskesmasDocument1 pageLaporan Supervisi PuskesmasApriliyani IinNo ratings yet
- PRB-OBAT-2019Document15 pagesPRB-OBAT-2019Apriliyani IinNo ratings yet
- Sop Ppi NewDocument7 pagesSop Ppi NewAlex PrasetyoNo ratings yet
- Referat Ulkus PeptikumDocument18 pagesReferat Ulkus Peptikumbertouw67% (3)
- Faktor Predisposisi Dan Presipitasi HerniaDocument10 pagesFaktor Predisposisi Dan Presipitasi HerniaAqmarina Lina Fathin Arsari100% (2)
- Hernia Jenis dan PenanganannyaDocument109 pagesHernia Jenis dan Penanganannyaratih appNo ratings yet
- Reni Peritonitis Et Causa Perforasi GasterDocument9 pagesReni Peritonitis Et Causa Perforasi GasterHaeni HartiniNo ratings yet
- Ulkus DuodenumDocument3 pagesUlkus Duodenumdheeta50% (2)
- REFERAT UlcusDocument18 pagesREFERAT UlcusValdy Giovano ThomasNo ratings yet
- Ca RectiDocument26 pagesCa RectiAsti Imania Pratiwi50% (4)
- Referat Ulkus PeptikumDocument18 pagesReferat Ulkus Peptikumbertouw67% (3)
- Makalah ParkinsonDocument55 pagesMakalah ParkinsonAli Hanafie100% (1)
- 4 D145 A77 D 01Document104 pages4 D145 A77 D 01Apriliyani IinNo ratings yet
- Bab IDocument19 pagesBab IApriliyani IinNo ratings yet
- Demam Pada AnakDocument26 pagesDemam Pada AnakApriliyani IinNo ratings yet
- Perawatan Gangren GigiDocument19 pagesPerawatan Gangren GigiApriliyani Iin0% (1)