Professional Documents
Culture Documents
Penatalaksanaan Dermatitis Atopic
Uploaded by
Dini MayrisdayaniCopyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
Penatalaksanaan Dermatitis Atopic
Uploaded by
Dini MayrisdayaniCopyright:
Available Formats
PENATALAKSANAAN DERMATITIS ATOPIK Dewi Elvina1, Dini Mayrisdayani1, Hendra Afrila1, Henny Savitri1, Melita Handayani1 Endang Herlianty
Darmani2
Bagian Ilmu Kesehatan Kulit dan Kelamin Fakultas Kedokteran Universitas Riau-RSUD Arifin Achmad
Abstract Atopic dermatitis (AD) is a chronically relapsing skin disease that occurs most commonly during early infancy and childhood and may continue on into later life. Atopic dermatitis impact factor in sleep deprivation, lost work days, financial cost, and time taken for skin care concluded. AD is a genetically transmitted, chronic inflammatory skin disease that affects 10% to 20% of children and 1% to 3% of adults. Atopic dermatitis is frequently associated with abnormalities in skin barrier function and allergen sensitization and inherited tendency to incur. This disorder is belived to be related to hypersensitivity, such as asthma and allergic rhinitis. Atopic dermatitis (AD) was eventually added as the cutaneous manifestation of this condition. The diagnosis is based on the constellation of clinical findings by Hanifin and Rajka supported by increased level of IgE and eosinofil as laboratorium findings. The outcome of atopic dermatitis may be difficult to predict and the disease generally tends to be more severe and persistent in young children. Successful treatment of atopic dermatitis requires a systematic, multipronged approach that incorporates skin hydration, pharmacologic therapy, and the identification and elimination of flare factors such as irritants, allergens, infectious agents, and emotional stressors. Treatment should be individualized to address each patients skin disease reaction and pattern and the trigger factors that are unique to the particular patient. Atopic dermatitis refractory to conventional forms of therapy, alternative antiinflammatory and
immunomodulatory agents may be necessary. Atopic dermatitis creates a significant burden for both families and the community. Keywords : atopic dermatitis, treatment of atopic dermatitis
1 2
Mahasiswa kepaniteraan klinik senior ilmu kesehatan kulit dan kelamin. Pembimbing (Bagian ilmu kesehatan kulit dan kelamin RSUD Arifin Achmad)
Abstrak
Dermatitis atopik adalah penyakit kulit yang bersifat kronis dan residif yang umumnya terjadi pada masa bayi dan anak dan dapat berlanjut hingga dewasa. Dermatitis atopik merupakan beban untuk keluarga maupun komunitas. Dermatitis atopik akan berdampak pada menurunnya kualitas tidur, waktu kerja yang hilang, biaya, dan waktu untuk berobat. Dermatitis atopik merupakan penyakit inflamasi yang mengenai 10-20% pada anak dan 1-3% pada pasien dewasa. Penyakit ini sering berhubungan dengan disfungsi sawar kulit dan sensitisasi alergi yang cenderung bersifat diturunkan, serta berhubungan dengan hipersensitivitas seperti asma dan rinitis alergi. Dermatitis atopik merupakan manifestasi keadaan di atas pada kulit. Diagnosis ditegakkan berdasarkan gambaran klinis menurut kriteria Hanifin dan Rajka ditunjang dengan temuan laboratorium berupa peningkatan kadar IgE total dan eosinofil. Hasil pengobatan pada dermatitis atopik sulit untuk diprediksi dan penyakit ini cenderung menjadi lebih berat dan persisten pada anak. Keberhasilan terapi pada dermatitis atopik memerlukan pendekatan sistematis dan menyeluruh, termasuk hidrasi kulit, terapi farmakologis, serta identifikasi dan eliminasi faktor pencetus seperti iritan, alergen, infektan dan stres emosional. Terapi bersifat individual, sesuai pola reaksi kulit dan faktor pemicu yang khas pada tiap individu. Dermatitis atopik yang refrakter terhadap pengobatan konvensional, memerlukan terapi alternatif seperti anti inflamasi dan imunomodulator. Kata kunci : Dermatitis atopik, penatalaksanaan dermatitis atopik
PENDAHULUAN Dermatitis atopik (DA) adalah suatu peradangan kronis pada kulit yang paling sering dijumpai yang diturunkan secara genetik. Dermatitis atopik (DA) adalah penyakit kulit inflamasi yang khas, bersifat kronis dan sering terjadi kekambuhan (eksaserbasi) terutama mengenai bayi dan anak, dapat pula pada dewasa. Penyakit ini biasanya disertai dengan peningkatan kadar IgE dalam serum serta adanya riwayat rinitis alergika dan atau asma pada keluarga maupun penderita. Menurut definisi Rajka, dermatitis atopik adalah suatu inflamasi yang spesifik pada kompartemen dermo-epidermal, terjadi pada kulit atopik yang bereaksi abnormal dengan manifestasi klinis timbulnya gatal dan lesi kulit inflamasi bersifat eczematous.1-3
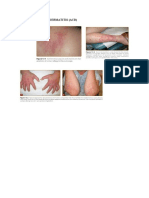
PENATALAKSANAAN DERMATITIS ATOPIK Awitan timbulnya DA berdasar usia dapat terjadi pada masa bayi, anak dan dewasa. Gejala pada bayi biasanya mulai pada wajah kemudian menyebar terutama ke daerah ekstensor dan lesi biasanya basah, eksudatif, berkrusta dan sering terjadi infeksi sekunder. Pada kurang dari setengah kasus kelainan kulit akan menyembuh pada usia 18 bulan, dan sisanya akan berlanjut menjadi bentuk anak. Lesi DA pada anak berjalan kronis akan berlanjut sampai usia sekolah dan predileksi biasanya terdapat pada lipat siku, lipat lutut, leher dan pergelangan tangan. Jari-jari tangan sering terkena dengan lesi eksudatif dan kadang-kadang terjadi kelainan kuku.1-3 Pada umumnya kelainan pada kulit DA anak tampak kering, dibanding usia bayi dan sering terjadi likenifikasi. Perubahan pigmen kulit bisa terjadi dengan berlanjutnya lesi, menjadi hiperpigmentasi atau kadang hipopigmentasi bahkan depigmentasi. Pada DA bentuk dewasa lesi mirip dengan lesi pada anakanak usia lanjut (8-12 tahun) dengan didapatkan likenifikasi terutama pada daerah lipatan-lipatan dan tangan. Selain gejala utama yang telah diterangkan, juga ada gejala lain yang tidak selalu terdapat, yang dikenal dengan kriteria minor seperti pada kriteria diagnosis dari Hanifin-Rajka.4-7 Terapi DA membutuhkan pendekatan sistematis dan multifaktorial yang merupakan kombinasi hidrasi kulit, terapi farmakologis, identifikasi dan eliminasi faktor penyebab seperti iritan, alergen, agen infeksi, dan stres emosional yang bersifat individual. Penatalaksanaan ditekankan pada kontrol jangka waktu lama (long term control), bukan hanya untuk mengatasi kekambuhan. Edukasi merupakan dasar dari suksesnya
penatalaksanaan DA, yaitu perawatan kulit yang benar dan menghindari penyebab. Topikal digunakan untuk terapi penyakit yang terlokalisasi dan ringan, sedangkan fototerapi dan agen sistemik digunakan untuk yang lebih luas dan berat.1,8-10 Ada beberapa pilihan obat anti-inflamasi tersedia untuk mengobati DA.
Kortikosteroid topikal sesuai untuk sebagian besar pasien, dan potensi yang kortikosteroid yang dipilih harus didasarkan pada tingkat keparahan dari dermatitis, lokasi kulit yang terkena, permukaan daerah kulit yang terkena, dan usia pasien. Penggunaan takrolimus dan kalsineurin inhibitor telah disetujui untuk pemakaian topikal pada dewasa dan anak-anak dengan DA. Ada berbagai pilihan pengobatan lain untuk pasien dengan DA yang parah. Ini termasuk kompres terbuka dan fototerapi, imunosupresan sistemik.11,12 Terapi pada dermatitis atopik meliputi menghindari faktor pencetus, memperbaiki barrier kulit dengan pemberian emolien, mandi dan kompres serta memperbaiki sistem imun dengan pemberian obat topikal dan sistemik.
1. Menghindari faktor pencetus Berbagai makanan seperti susu, ikan, telur dan kacang-kacangan yang dapat mencetuskan DA. Faktor pencetus tersebut harus diidentifikasi secara teliti melalui anamnesis dan beberapa pemeriksaan khusus. Namun, eliminasi makanan esensial pada bayi/anak harus hati-hati karena dapat menyebabkan malnutrisi sehingga sebaiknya diberi makanan pengganti. Setiap orang memiliki respon yang berbeda.8 Awalnya berupa urtikaria ataupun gangguan sistem gastrointestinal yang dapat berlangsung dalam 120 menit setelah makan. Kemudian akan timbul lesi eczematous, setelah 2-48 jam. Untuk menentukan jenis alergen dapat dilakukan skin prick test dan patch test.13 Hindari pakaian yang terlalu tebal, bahan wol atau yang kasar karena dapat mengiritasi kulit. Kuku sebaiknya selalu dipotong pendek untuk menghindari kerusakan kulit (erosi, eksoriasi) akibat garukan.
2. Memperbaiki barrier kulit a. Emolien Penggunaan emolien sebaiknya digunakan setelah tanda peradangan membaik. Emolien yang memiliki toleransi yang baik adalah gliserol dibandingkan urea dan sodium klorida.13 Hasil sebuah penelitian menunjukkan bahwa penggunaan pelembab akan mengurangi
penggunaan kortikosteroid hingga 50%. Sebuah penelitian pada 100 pasien DA dengan pelembab urea 5% atau losion urea 10% yang diaplikasikan topikal dua kali sehari efektif dan aman untuk memperbaiki gejala DA derajat ringan sedang.14 b. Mandi Mandi dengan air hangat (27-300C) dua kali sehari, lalu dibilas dengan air biasa dan menggunakan pembersih yang lembut dan tanpa bahan pewangi akan membersihkan kotoran dan keringat, juga skuama yang merupakan medium yang baik untuk bakteri.13 Hindari sabun atau pembersih kulit yang mengandung antiseptik/antibakteri yang
digunakan rutin karena mempermudah resistensi, kecuali bila ada infeksi sekunder. Dalam tiga menit setelah selesai mandi, pasien seharusnya mengaplikasikan pelembab untuk memaksimalkan
penetrasinya. Salep hidrofilik dengan ceramide rich barrier repair
mixtures akan memelihara kelembaban dan berfungsi sebagai sawar untuk bahan antigen, iritan, patogen, dan mikroba.11,14-16 Gatal dikurangi dengan emolien ataupun kompres basah.8-17 c. Kompres Balut basah (wet wrap dressing) dapat diberikan sebagai terapi tambahan untuk mengurangi gatal, terutama untuk lesi yang berat dan kronik atau yang refrakter terhadap pengobatan biasa. Bahan pembalut (kasa balut) dapat diberi larutan kortikosteroid atau mengoleskan krim kortikosteroid pada lesi kemudian dibalut basah dengan air hangat dan ditutup dengan lapisan/baju kering di atasnya. Cara ini sebaiknya dilakukan secara intermiten dan dalam waktu tidak lebih dari 2-3 minggu. Balut basah dapat pula dilakukan dengan mengoleskan emolien saja di bawahnya sehingga memberi rasa mendinginkan dan mengurangi gatal serta berfungsi sebagai pelindung efektif terhadap garukan sehingga mempercepat penyembuhan. Bila tidak disertai pelembab, balut basah dapat menambah kekeringan kulit dan menyebabkan fisura. Penggunaan balut basah yang berlebihan dapat menyebabkan maserasi sehingga memudahkan infeksi sekunder.8
3. Memperbaiki sitem imun a. Terapi topikal Kortikosteroid Topikal Kortikosteroid topikal merupakan terapi yang paling sering digunakan pada DA di Amerika Serikat untuk DA fase akut.
2,11,12
Terapi
kortikosteroid untuk DA bersifat efektif, relatif cepat, ditoleransi dengan baik, mudah digunakan, dan harganya tidak semahal terapi alternatif lainnya.12 Pada sebuah penelitian dengan randomized
controlled trials pada 83 kasus DA, 80% dilaporkan remisi total. Penelitian pada 231 anak dengan DA menerima terapi 0,05% fluticasone propionate dengan pelembab dua kali perminggu, menunjukkan bahwa pada pasien kontrol lebih cenderung mengalami relaps.8 Kortikosteroid dengan potensi rendah cukup bagi anak pada semua lokasi tubuhnya. Hanya sedikit perbedaan hasil terapi pada
penggunaan preparat potensi lemah jangka pendek dan panjang pada anak dengan derajat penyakit ringan sedang. 2,18 Efek samping yang dapat terjadi walaupun jarang adalah terhambatnya pertumbuhan oleh supresi adrenal karena absorbsi sistemik, namun belum ada bukti yang menyatakan bahwa penggunaan kortikosteroid pada anak mempengaruhi pertumbuhan tinggi badan.2 Dibutuhkan penelitian lebih lanjut apakah penggunaan steroid dua kali sehari lebih efektif dibandingkan sekali sehari.18
Inhibitor Kalsineurin Topikal Takrolimus dan pimekrolimus topikal telah terbukti efektif. Sebuah penelitian dengan takrolimus 0,1%, dikatakan mempunyai potensi yang sama dengan kortikosteroid topikal. Kelebihan inhibitor kalsineurin topikal dibandingkan dengan kortikosteroid adalah tidak menyebabkan penipisan kulit, namun pada penggunaan awal akan menimbulkan sensasi terbakar di kulit.2,8,19 Takrolimus tersedia dalam bentuk salap 0,03% dan 0,1% untuk DA derajat sedang hingga berat. Kadar 0,03% dapat digunakan untuk anak usia 2-15 tahun. Krim pimekrolimus 1% diindikasikan untuk DA derajat ringan hingga sedang pada pasien diatas usia 2 tahun.2,8,11,19 Penggunaan takrolimus dan pimekrolimus dua kali sehari terbukti aman, dengan respon klinis pada anak dan dewasa akan terjadi dalam 1 minggu setelah terapi. Oleh karena itu dapat digunakan di wajah serta daerah lipatan kulit (aksila, leher, inguinal) dan kulit yang tipis (wajah, kelopak mata). Selain efek samping rasa terbakar pada kulit, juga eritem dan pruritus. Belum ada bukti peningkatkan risiko hipertensi dan neurotoksik, namun dibutuhkan penelitian dalam waktu jangka panjang untuk selanjutnya.12,19
Ter Preparat ter batubara mempunyai efek anti-gatal dan anti-inflamasi, walaupun tidak sekuat kortikosteroid topikal. Sampo yang
mengandung ter dapat digunakan untuk lesi di skalp. Preparat ter sebaiknya tidak digunakan pada lesi akut karena dapat menyebabkan
iritasi. Efek sampingnya antara lain folikulitis, fotosensitivitas, dan potensi karsinogenik.8,12
b. Terapi Sistemik Kortikosteroid Sistemik Kortikosteroid sistemik seperti prednison jarang digunakan sebagai terapi primer pada DA, namun terkadang dapat digunakan pada masa akut sementara transisi ke agen lain.12 Prednisolon 1 mg/kg berat badan dapat digunakan pada anak, namun sebaiknya tidak lebih dari 1 atau 2 minggu.20 Penggunaan jangka waktu lama tidak dianjurkan pada anak.12
Inhibitor Kalsineurin Sistemik Siklosporin oral sebagai terapi sistemik DA tersedia dalam bentuk kapsul gelatin 25 atau 100 mg, durasi terapi singkat, namun penggunaan lebih dari setahun tidak dianjurkan. Relaps dan rekurensi sering terjadi setelah penghentian terapi siklosporin. Siklosporin merupakan obat kategori C yang berisiko nefrotoksik, hipertensi, dan hiperlipidemia. Efek samping dapat diminimalisir dengan dosis yang tepat dan durasi singkat. Siklosporin bereaksi dengan obat-obat lain seperti obat untuk jantung dan hipertensi (diltiazem, verapamil, diuretik hemat Kalium), statin, antibiotik dan antijamur (klaritomisin, eritromisin, flukonazol, ketokonazol), antikejang (karbamazepin, fenitoin), antidepresan (selective serotonin reuptake inhibitor,
nefazodone), dan obat-obat inhibitor protease HIV (indinavir, saquinavir).8,10,12
Anti Infeksi Bila terdapat tanda infeksi sekunder oleh kolonisasi Staphylococcus aureus (madidans, krusta, pustul, pus) yang luas dapat diberikan antibiotik sistemik misalnya sefalosporin atau penisilin yang resisten terhadap penisilinase (dikloksasilin, kloksasilin, flukloksasilin).2,8 Bila lesinya tidak luas dapat dipakai antibiotik topikal, misalnya asam fusidat atau mupirosin. Eritromisin atau makrolid lainnya dapat
diberikan pada pasien yang alergi terhadap penisilin. Antijamur topikal atau sistemik dapat diberikan bila ada komplikasi infeksi jamur.8,10
Strategi Terapi Kombinasi International Consensus Conference on Atopikc Dermatitis II (ICCAD II) merekomendasikan kortikosteroid topikal untuk mengatasi eksaserbasi akut/flare, sedangkan inhibitor kalsineurin topikal digunakan secara intermiten untuk terapi pemeliharaan. Penelitian pada ko-aplikasi betametason valerat dengan takrolimus atau pimekrolimus meningkatkan penetrasi keduanya sehingga efektifitasnya meningkat.8 Kombinasi kortikosteroid dan antibiotik topikal dapat diberikan pada lesi dengan infeksi ringan.8,10 Dibutuhkan penelitian lebih lanjut mengenai terapi kombinasi dan untuk menetapkan dosis optimal untuk kombinasi kortikosteroid dan inhibitor kalsineurin atau alteransi.11
Fototerapi UVA, UVB, narrowband UVB, UVA-1, kombinasi UVA dan UVB, atau bersama psoralen (fotokemoterapi) dapat digunakan sebagai terapi tambahan karena dapat menyebabkan remisi panjang, namun berisiko menimbulkan penuaan kulit dini dan keganasan kulit pada pengobatan jangka lama.8,10 Sinar UVB narrowband lebih aman dibanding PUVA, yang dihubungkan dengan karsinoma sel skuamosa dan melanoma maligna.2,12 Fototerapi dipertimbangkan pada DA berat dan luas yang tidak responsif terhadap pengobatan topikal. Fotokemoterapi tidak dianjurkan untuk anak usia kurang dari 12 tahun karena dapat mengganggu perkembangan mata.8,10
Terapi Lain yang Belum Direkomendasikan FDA Agen Biologik Azatioprin Azatioprin efektif sebagai anti-inflamasi pada DA, baik sebagai obat tunggal maupun untuk mengurangi dosis kortikosteroid (steroid sparing). Obat ini dapat dipertimbangkan untuk DA berat dan refrakter.8,10 Azatioprin merupakan obat kategori D dan dikontraindikasikan pada kehamilan karena berdampak pada fetus.20 Efek samping terutama berupa supresi sumsum tulang dan hepatotoksik.8,10 Obat ini belum direkomendasikan oleh FDA oleh karena sulitnya menentukan dosis, durasi terapi, maupun efektivitasnya secara objektif.20
Mofetil Mikofenolat Efektif pada DA refrakter dengan pemberian oral selama 12 minggu pada DA dewasa memberi perbaikan klinis sebesar 68%.8,10 Obat ini termasuk kategori C dan dikontraindikasikan pada kehamilan. Pada dosis 2 g per hari dikatakan efektif, aman, dan dapat ditoleransi.20
Metotreksat Digunakan untuk DA rekalsitran.8,10,12 Dosisnya adalah 2,5 mg per hari dan diberikan 4 kali dalam seminggu.20 Terdapat laporan tentang penekanan sumsum tulang yang berhubungan dengan dosis dan penggunaanya belum direkomendasikan FDA. 8,10,12,20,22
Interferon-g Beberapa penelitian menunjukkan IFN- yang diberikan secara subkutan efektif pada DA berat dan rekalsitran, namun hasilnya masih kontroversi dan belum direkomendasikan oleh FDA sehingga memerlukan penelitian lebih lanjut. Efek samping dapat berupa gejala mirip flu dan nyeri kepala. Telah terbukti bahwa IFN dapat menekan sintesis IgE dan menghambat fungsi dan proliferasi sel Th2. Beberapa percobaan menunjukkan terapi IFN dapat menurunkan derajat penyakit dan jumlah eosinofil dalam darah.8,10,21
Siklosporin Siklosporin merupakan agen makrolid dengan aktivitas imunosupresif. Penggunaanya sebagai terapi pada DA pada dewasa telah direkomendasikan oleh FDA, namun pada anak belum direkomendasikan oleh FDA,22 namun pada beberapa penelitian dikatakan efektif untuk terapi DA rekalsitran pada anak dan dewasa, namun dikatakan dapat terjadi relaps setelah terapi.20 Siklosporin merupakan obat imunosupresi yang potent, bekerja langsung pada sel T dengan menekan transkripsi sitokin. Secara in vitro CsA dapat menekan produksi IL-5 dan menurunkan jumlah eosinofil. Dosis dimulai pada 2,5 mg/Kg berat badan, dinaikkan 1 mg/Kg berat badan setiap 2 minggu hingga maksimal 5 mg/Kg berat badan per hari dan diberikan selama 10 hari. Efek sampingnya yang sejalan dengan dosis yang diberikan antara lain nefrotoksik, tremor, dan hipertensi. Pada anak, dilaporkan efek samping nyeri kepala dan nyeri abdomen. Walaupun belum ada laporan potensi teratogenik, namun siklosporin termasuk kategori C dan dikontraindikasikan pada kehamilan.20
10
Antagonis leukotrien Pemberian antagonis leukrotrien (zafirlukast, montelukast) selama 4 minggu sebagai ajuvan dapat memperbaiki gejala klinis DA. Penelitian jangka waktu lama masih diperlukan untuk memastikan efektivitas, keamanan, dan dosis optimum obat ini.10
Terapi Imunomodulator di Masa Depan Pendekatan terbaru dalam terapi dermatitis atopik berdasarkan pada perkembangan atas pandangan bahwa terdapat sel dan sitokin tertentu yang berperan dalam proses inflamasi atopik. 1. Anti IgE Pada dermatitis atopi terjadi peningkatan level IgE, oleh karena itu dibutuhkan anti IgE antibodi seperti Omalizumab. Omalizumab telah diteliti dan memiliki respon yang baik terhadap beberapa penderita DA. Omalizumab merupakan suatu rekombinan DNA yang berikatan dengan IgE. Omalizumab dapat mengurangi IgE di sirkulasi dan mengurangi ekspresi FcRI pada sel mast dan sel basofil. 2. Anti sel T Anti sel T seperti alefacept dan efalzumab masih dalam penelitian. Peran sel T helper sangat penting dalam proses inflamasi pada penyakit atopi, oleh karena sel ini memegang kendali terjadinya respon imun (36). Ada tiga sub-populasi sel Thelper yaitu Th-1, Th-2 dan Th-0. Ketiga subset ini dibedakan atas dasar sekresi sitokin yang diproduksinya pada saat ia menerima paparan antigen dari sel penyaji antigen. Walaupun disregulasi imunitas sel T masih diperkirakan sebagai defek imunologis primer pada DA, kelainan yang lain, seperti imunodefisiensi keratinosit intrinsik dan fungsi sawar stratum korneum yang abnormal juga merupakan target terapi.11 Pendekatan itu antara lain berupa modulasi sitokin dengan agen-agen seperti reseptor IL-4, antibodi monoklonal anti IL-5, atau inhibitor TNF-a, serta penghambatan proses inflamasi sel oleh antagonis reseptor kemokin atau inhibitor CLA, inhibisi aktivasi sel T dengan alefacept atau efalizumab, dan meningkatkan respon sel T dengan peptide antimikroba sintetik.11,12 3. Anti sel B Anti sel B seperti rituximab masih dalam penelitian. Sel B memproduksi IgE dan berperan dalam respons alergi.
11
4. Anti TNF- Anti TNF- seperti infliximab masih dalam penelitian. TNF- berperan dalam respon inflamasi yang berperan dalam patogenesis dermatitis atopi.
Pengobatan Lain-lain dan Alternatif Berbagai macam pengobatan, baik berdasarkan penelitian ataupun tidak, telah digunakan dalam pengobatan DA, dan hasilnya bervariasi. Pengobatan itu antara lain:12 1. Imunoterapi dengan alergen hirup (hiposensitisasi): belum terbukti efektif pada DA. Pengobatan ini masih dianggap eksperimental sehingga diperlukan penelitian dengan kontrol pada DA. 2. Inhibitor fosfodiesterase: Beberapa penelitian yang menggunakan kortikosteroid potensi tinggi secara topikal menunjukkan adanya manfaat klinis pada DA. 3. Timopentin efektif mengurangi pruritus serta menurunkan skor/indeks derajat penyakit bila diberikan dalam dosis tinggi secara intravena; obat ini cukup aman, tetapi mahal. Pengobatan alternatif terhadap DA rekalsitran misalnya akupunktur.12
12
DAFTAR PUSTAKA
1. Leung DYM, Eichenfield LF, Boguniewicz M. Atopic dermatitis (Atopic eczema). In: Wolff K, Goldsmith LA, Katz SI, Gilchrest BA, Paller AS, editor. Fitzpatricks dermatology in general medicine. 7th ed. New York: McGraw Hill; 2008. p. 146-58. 2. Williams HC. Atopic dermatitis. N Engl J Med. 2005;352(22): 2314-34. 3. Sularsito SA, Djuanda S. Dermatitis. Dalam: Djuanda A, Hamzah M, Aisah S, editor. Ilmu penyakit kulit dan kelamin. 5th ed. Jakarta: Balai Penerbit FKUI; 2010. hal. 12953. 4. Leung DYM, Soter NA. Cellular and immunologic mechanism in atopic dermatitis. Am Acad dermatol. 2001;44:1-2. 5. Dewi RWN. Eksim susu pada bayi dan anak. Dalam: Boediardja SA, Sugito TL, Rihatmadja R, editor. Eksim pada bayi dan anak. Jakarta: Balai Penerbit FKUI; 2004. Hal. 18-31. 6. Jacoeb TNA. Manifestasi klinis dermatitis atopik pada bayi dan anak. Dalam: Boediardja SA, Sugito TL, Rihatmadja R, editor. Dermatitis pada bayi dan anak. Jakarta: Balai Penerbit FKUI; 2004. hal. 58-78. 7. Mohla G, Horvard N, Stevens S. Quality of life improvement in a patient with severe atopic dermatitis treated with photophresis. Am Acad Dermol. 1999;40:780-2. 8. Sugito TL. Penatalaksanaan terbaru dermatitis atopik. Dalam: Boediardja SA, Sugito TL, Indriatmi W, Devita M, Prihianti S, editor. Dermatitis atopik. Jakarta: Balai Penerbit FKUI; 2009. hal. 39-55. 9. Sugito TL. Perkembangan terakhir dermatologi anak. Media Dermato-Venereologica Indonesiana. 2006; 33:155-6. 10. Sugito TL. Penatalaksanaan terbaru dermatitis atopik. Dalam: Boediardja SA, Sugito TL, Rihatmadja R, editor. Dermatitis pada bayi dan anak. Jakarta: Balai Penerbit FKUI; 2004. hal.79-95. 11. Spergel JM. Immunology and treatment of atopic dermatitis. Am Acad Dermatology. 2008;9(4):233-44. 12. Gottlieb AB, Brunswick N. Therapeutic options in the treatment of psoriasis and atopic dermatitis. Am Acad Dermatol. 2005;53: 3-16. 13. Ring J, Alomar A, Bieber T, Gelmeti C, Wagner-fink A, Gieler U, et al. Guidelines for treatment atopic eczema (atopic dermatitis). JEADV. 2012; 26: 1045-1060. 14. Bissonnette R, Maari C, Provost N, Bolduc C, Nigen S, Rougier A, et al. A doubleblind study of tolerance and efficacy of a new ureacontaining moisturizer in patients with atopic dermatitis. J Cosm Dermatol. 2010;9:16-21.
13
15. Kim HJ. Therapeutic implication of barrier cream. Prosidin Simposium Multi Lamellar Emulsion (MLE) Moisturizer, The New Platform Technology for Skin Barrier Function; 2011. 16. Lea Y. Non-steroid treatment for skin barrier function. Prosiding Simposium Multi Lamellar Emulsion (MLE) Moisturizer, The New Platform Technology for Skin Barrier Function; Jakarta. Indonesia. 2011. 17. Park BD, Youm JK, Jeong SK, Choi Eh, Ahn SK, Lee SH. The characterization of molecular organization of multilamellar emulsions containing pseudoceramide and type III synthetic ceramide. J Invest Dermatol. 2003;12(4):794-801. 18. Jones SL, Mugglestone MA. Management of atopic eczema in children aged up to 12 years: summary of NICE guidance. BMJ. 2007;335:1263-4. 19. Papp KA, Werfel T, Folster-Holst R, Ortonne JP, Potter PC, Prost Y, et al. Longterm control of atopic dermatitis with pimecrolimus cream 1% in infants and young children: A twoyear study. Am Acad Dermatol. 2005;52:240-6. 20. Nakagawa H. Comparison of the efficacy and safety of 0.1% tacrolimus ointment with topical corticosteroid in adult patients with atopic dermatitis. Clin Drug Invest. 2006;26(5):236-44. 21. Akhavan A, Rudikoff D. The treatment of atopic dermatitis with systemic immunosuppressive agents. Clin Dermatol. 2003;21: 225-40. 22. Orion E, Matz H, Wolf R. Interferons: unapproved uses, dosages, or indications. Clin Dermatol. 2002;20:493-504 23. Gelbard CM, Hebert AA. New and emerging trends in the treatment of atopic dermatitis. Dove Med Press Lim. 2008;2:387- 92.
You might also like
- Prep 2018Document970 pagesPrep 2018Dr. Faten AlKatebNo ratings yet
- EczemaDocument39 pagesEczemakamardin zakuaniNo ratings yet
- Atopic DermatitisDocument6 pagesAtopic DermatitisJhuli Elizabeth CNo ratings yet
- Bercak MerahDocument16 pagesBercak MerahFary SatriadiNo ratings yet
- What is Atopy and AllergyDocument5 pagesWhat is Atopy and AllergyShubhamNo ratings yet
- Atopic Dermatitis PresentsiDocument17 pagesAtopic Dermatitis PresentsianniNo ratings yet
- Treatment of Atopic Dermatitis (Eczema) - UpToDateDocument70 pagesTreatment of Atopic Dermatitis (Eczema) - UpToDateKarla Alejandra BriseñoNo ratings yet
- JR DR Arif Dermatitis Atopi Kelompok 1Document46 pagesJR DR Arif Dermatitis Atopi Kelompok 1regina pingkanNo ratings yet
- FarkolDocument7 pagesFarkolHasiadin LaodeNo ratings yet
- Treatment of Atopic Dermatitis (Eczema)Document54 pagesTreatment of Atopic Dermatitis (Eczema)David GarcíaNo ratings yet
- Pecial Article Raca SpecjalnaDocument18 pagesPecial Article Raca SpecjalnaKrzysztof ŁukasikNo ratings yet
- DermatitisDocument9 pagesDermatitisKevin HartonoNo ratings yet
- Atopic Dermatitis: A Review of Diagnosis and TreatmentDocument11 pagesAtopic Dermatitis: A Review of Diagnosis and TreatmentLeona NgadiahNo ratings yet
- Atopic Dermatitis 2014Document13 pagesAtopic Dermatitis 2014IvanNo ratings yet
- Atopic DermatitisDocument10 pagesAtopic DermatitistazzycaNo ratings yet
- Sesion 4 Articulo Seminario 3 Dermatitis AtopicaDocument28 pagesSesion 4 Articulo Seminario 3 Dermatitis AtopicaQuispe Canares MariangelesNo ratings yet
- Atopic DermatitisDocument8 pagesAtopic DermatitiskoesantoNo ratings yet
- 5: Allergy and The Skin: Eczema and Chronic Urticaria: Mja Practice Essentials - AllergyDocument6 pages5: Allergy and The Skin: Eczema and Chronic Urticaria: Mja Practice Essentials - AllergyDavid PattersonNo ratings yet
- AD Review PDFDocument13 pagesAD Review PDFalfarizyjefryNo ratings yet
- Ectoin AntiinflamasiDocument19 pagesEctoin AntiinflamasiSiti fatimahNo ratings yet
- Eczema Guide: Types, Diet, Natural RemediesDocument29 pagesEczema Guide: Types, Diet, Natural RemediesTaiwo ZainabNo ratings yet
- Atopic Dermatitis Practical HCP Guide 2nd Ed 2016Document12 pagesAtopic Dermatitis Practical HCP Guide 2nd Ed 2016Tia AfelitaNo ratings yet
- Atopic DermitatisDocument10 pagesAtopic Dermitatis909 Devang GawasNo ratings yet
- Exfoliative DermatitisDocument7 pagesExfoliative DermatitisRidyah Ning TyasNo ratings yet
- Cap. 10. SKIN DISEASES PDFDocument14 pagesCap. 10. SKIN DISEASES PDFoana policarpovNo ratings yet
- Childhood Eczema GuideDocument17 pagesChildhood Eczema GuideAgeededin HartNo ratings yet
- Pediatric Atopic DermatitisDocument101 pagesPediatric Atopic DermatitisTara Sefanya Kairupan100% (1)
- Atopic Dermatitis Seminar GuideDocument7 pagesAtopic Dermatitis Seminar GuidetazzycaNo ratings yet
- Ebook PDF Current Medical Diagnosis and Treatment Study Guide 2nd PDFDocument41 pagesEbook PDF Current Medical Diagnosis and Treatment Study Guide 2nd PDFcecil.slocum194100% (38)
- Isrn Allergy2014-354250 PDFDocument7 pagesIsrn Allergy2014-354250 PDFasep salihinNo ratings yet
- Overview of Atopic DermatitisDocument29 pagesOverview of Atopic Dermatitisregina pingkanNo ratings yet
- Jurnal Reading DADocument18 pagesJurnal Reading DAWinendy Deo HaryantoNo ratings yet
- Seminar: Sinéad M Langan, Alan D Irvine, Stephan WeidingerDocument16 pagesSeminar: Sinéad M Langan, Alan D Irvine, Stephan WeidingerMaria Paulina EstradaNo ratings yet
- Eczema & Psoriasis Treatment GuideDocument69 pagesEczema & Psoriasis Treatment GuideKeith OmwoyoNo ratings yet
- Irritant Contact Dermatitis: Practice EssentialsDocument4 pagesIrritant Contact Dermatitis: Practice EssentialsHiedajatNo ratings yet
- Allergic Contact DermatitisDocument11 pagesAllergic Contact DermatitisSf AkhadiyatiNo ratings yet
- Articulo Dermatitis AtopicaDocument23 pagesArticulo Dermatitis Atopicaana catalinaNo ratings yet
- Research Paper On EczemaDocument7 pagesResearch Paper On Eczemauziianwgf100% (1)
- Atopic Dermatitis: Skin-Directed Management: Clinical ReportDocument12 pagesAtopic Dermatitis: Skin-Directed Management: Clinical ReportDenia Haritsa AprilianiNo ratings yet
- 1476 ArticleText 6472 1 10 20100118 PDFDocument6 pages1476 ArticleText 6472 1 10 20100118 PDFJayantiNo ratings yet
- Dermatitis Kontak Alergi pada PetaniDocument38 pagesDermatitis Kontak Alergi pada PetaniAlivia Soeraya100% (1)
- Dermatitis: K. Puviyarasi Dept of MSN MNCDocument26 pagesDermatitis: K. Puviyarasi Dept of MSN MNCPuviyarasi100% (2)
- 1132 3213 1 SMDocument8 pages1132 3213 1 SMteddyindrawijaya41No ratings yet
- Atopic DermatitisDocument26 pagesAtopic DermatitissetiabudiNo ratings yet
- Dermatitis AtopiDocument37 pagesDermatitis AtopiMuammar RizkiNo ratings yet
- Lancet Atopic DermatitisDocument10 pagesLancet Atopic DermatitisRui CarmoNo ratings yet
- Dermatology Module 3Document7 pagesDermatology Module 3joseph joshua ngushualNo ratings yet
- What Is EczemaDocument9 pagesWhat Is EczemaChoo YieNo ratings yet
- Dermatitis Atopic Presentation (Prof - Harijono)Document38 pagesDermatitis Atopic Presentation (Prof - Harijono)Yovan PrakosaNo ratings yet
- Makieieva Atopic Dermatitis, Allergic Rhinitis 21-34153Document22 pagesMakieieva Atopic Dermatitis, Allergic Rhinitis 21-34153Ibtissame BadadNo ratings yet
- Irritant Contact Dermatitis from Cosmetic Soap (39chDocument10 pagesIrritant Contact Dermatitis from Cosmetic Soap (39chstillmysunsetNo ratings yet
- Dermatology: Atopic DermatitisDocument7 pagesDermatology: Atopic Dermatitisعبدالله فائز غلامNo ratings yet
- DermatitisDocument61 pagesDermatitisAlex XanderNo ratings yet
- Intro, Patho, Patient TechingDocument2 pagesIntro, Patho, Patient TechingMikaella R. AcenaNo ratings yet
- Contact Dermatitis in ChildrenDocument6 pagesContact Dermatitis in ChildrenYogi SanjayaNo ratings yet
- Artikel Review Dermatitis AtopikDocument8 pagesArtikel Review Dermatitis AtopikputriNo ratings yet
- Dermatitis & Urticaria: Department of Dermato Venereology Faculty of Medicine Gadjah Mada UniversityDocument34 pagesDermatitis & Urticaria: Department of Dermato Venereology Faculty of Medicine Gadjah Mada UniversityadystiNo ratings yet
- Eczema Remedies | How to Relieve Eczema With Diet & Natural RemediesFrom EverandEczema Remedies | How to Relieve Eczema With Diet & Natural RemediesRating: 4 out of 5 stars4/5 (1)
- Complete Medical Guide for Disease Volume VII; Atopic DermatitisFrom EverandComplete Medical Guide for Disease Volume VII; Atopic DermatitisNo ratings yet
- SeizuresDocument3 pagesSeizuresDini MayrisdayaniNo ratings yet
- Alamat JurnalDocument1 pageAlamat JurnalDini MayrisdayaniNo ratings yet
- Sila BusDocument6 pagesSila BusDini MayrisdayaniNo ratings yet
- Leaflet Cuci TanganDocument2 pagesLeaflet Cuci TanganDini MayrisdayaniNo ratings yet
- Heal The World LyDocument4 pagesHeal The World Lyapi-3712586No ratings yet
- Aqueous Extract of Garcinia Indica Choisy Restores Glutathione in Type 2 Diabetic Rats HTTPDocument1 pageAqueous Extract of Garcinia Indica Choisy Restores Glutathione in Type 2 Diabetic Rats HTTPDini MayrisdayaniNo ratings yet
- Penatalaksanaan Dermatitis AtopicDocument13 pagesPenatalaksanaan Dermatitis AtopicDini MayrisdayaniNo ratings yet
- HTTP 6Document1 pageHTTP 6Dini MayrisdayaniNo ratings yet
- Kdigo-Gn-Guideline GN PDFDocument143 pagesKdigo-Gn-Guideline GN PDFFerry JuniansyahNo ratings yet
- Efek Antiinflamasi Ekstrak Etanol Daun Sapu JagadDocument3 pagesEfek Antiinflamasi Ekstrak Etanol Daun Sapu JagadDini MayrisdayaniNo ratings yet
- A Scientific Perspective On The Use of Topical Silver PreparationsDocument6 pagesA Scientific Perspective On The Use of Topical Silver PreparationsNovri ZalNo ratings yet
- F19Document18 pagesF19Dini MayrisdayaniNo ratings yet
- How Do You Get Hepatitis B? How Can I Protect Myself?Document14 pagesHow Do You Get Hepatitis B? How Can I Protect Myself?Dini MayrisdayaniNo ratings yet
- Artikel Publikasi FixDocument20 pagesArtikel Publikasi FixDini MayrisdayaniNo ratings yet
- 5 AbstrakDocument2 pages5 AbstrakDini MayrisdayaniNo ratings yet
- Viral Keratitis: Current ConceptsDocument8 pagesViral Keratitis: Current ConceptsDini MayrisdayaniNo ratings yet
- Management of Nasal TraumaDocument20 pagesManagement of Nasal TraumaSamir JaberNo ratings yet
- F14Document13 pagesF14Dini MayrisdayaniNo ratings yet
- RI Guidelines Master For ASVCP Review 1182011Document43 pagesRI Guidelines Master For ASVCP Review 1182011Dini MayrisdayaniNo ratings yet
- Acute PoisoningDocument104 pagesAcute PoisoningDini MayrisdayaniNo ratings yet
- Aqueous Extract of Garcinia Indica Choisy Restores Glutathione in Type 2 Diabetic Rats HTTPDocument1 pageAqueous Extract of Garcinia Indica Choisy Restores Glutathione in Type 2 Diabetic Rats HTTPDini MayrisdayaniNo ratings yet
- FulltextDocument16 pagesFulltextDini MayrisdayaniNo ratings yet
- Presentation 1Document28 pagesPresentation 1Dini MayrisdayaniNo ratings yet
- Heal The World LyDocument4 pagesHeal The World Lyapi-3712586No ratings yet
- F14Document13 pagesF14Dini MayrisdayaniNo ratings yet
- Presentation 1Document28 pagesPresentation 1Dini MayrisdayaniNo ratings yet
- Salmonella and SalmonellosisDocument19 pagesSalmonella and SalmonellosisDini MayrisdayaniNo ratings yet
- Case RHD Udah FiksDocument25 pagesCase RHD Udah FiksDini MayrisdayaniNo ratings yet
- Viral Keratitis: Current ConceptsDocument8 pagesViral Keratitis: Current ConceptsDini MayrisdayaniNo ratings yet
- Designated Medical Event Dme List enDocument3 pagesDesignated Medical Event Dme List enAmany HagageNo ratings yet
- Molecular Diagnostics: Report Status - Final Test Name Result Biological Ref. Interval UnitDocument3 pagesMolecular Diagnostics: Report Status - Final Test Name Result Biological Ref. Interval UnitARVIND SINGHNo ratings yet
- 8 Bene of Ginger ShotsDocument7 pages8 Bene of Ginger ShotsGingkoNo ratings yet
- Menurut WhoDocument5 pagesMenurut WhoSiti RubiahNo ratings yet
- Chickenpox vaccine prevents rash, complicationsDocument4 pagesChickenpox vaccine prevents rash, complicationsFloyd SevillaNo ratings yet
- Group 6 ESAP Critical Review AssignmentDocument11 pagesGroup 6 ESAP Critical Review AssignmentVivianieNo ratings yet
- Ifugao State University Psychiatric Case StudyDocument6 pagesIfugao State University Psychiatric Case Studyfheb albertoNo ratings yet
- Form Annex B MDH Intan Daya 3Document3 pagesForm Annex B MDH Intan Daya 3fajar jatmikoNo ratings yet
- VSF Vet Pub Health Handbook South SudanDocument134 pagesVSF Vet Pub Health Handbook South Sudanabeza7007No ratings yet
- Antibiotic Susceptibility Patterns of Methicillin Resistant Staphyl - PDF NIHDocument5 pagesAntibiotic Susceptibility Patterns of Methicillin Resistant Staphyl - PDF NIHzia ul RahmanNo ratings yet
- Oregon COVID-19 Weekly Report (Published Oct. 21, 2020)Document33 pagesOregon COVID-19 Weekly Report (Published Oct. 21, 2020)KGW NewsNo ratings yet
- Obesity-Associated Cognitive Decline: Excess Weight Affects More Than The WaistlineDocument2 pagesObesity-Associated Cognitive Decline: Excess Weight Affects More Than The WaistlineHarry HuangNo ratings yet
- EENT Exam 2Document3 pagesEENT Exam 2Beda MalecdanNo ratings yet
- The Child With Respiratory DysfunctionDocument91 pagesThe Child With Respiratory DysfunctionSerbanNo ratings yet
- Drug Study UtiDocument4 pagesDrug Study UtiClaire MachicaNo ratings yet
- Importance of Physical Activity and Preventing Communicable DiseasesDocument2 pagesImportance of Physical Activity and Preventing Communicable DiseasesMelrose LopezNo ratings yet
- PE4Document3 pagesPE4jovan teopizNo ratings yet
- 'Rrlyry: Ba) LRTDocument8 pages'Rrlyry: Ba) LRTMunish KumarNo ratings yet
- HidrosefalusDocument13 pagesHidrosefalusmelvinia.savitri19No ratings yet
- EpiDocument3 pagesEpiNiño PaoloNo ratings yet
- Life Cycle and Infection Mode From Entamoeba HistolyticaDocument30 pagesLife Cycle and Infection Mode From Entamoeba HistolyticaSynthesis is What MattersNo ratings yet
- 1 s2.0 S0165032715001184 MainDocument6 pages1 s2.0 S0165032715001184 MainWirawan AdikusumaNo ratings yet
- 236 297Document8 pages236 297Andrea KamóNo ratings yet
- Chelidonim VS NuxvomDocument3 pagesChelidonim VS Nuxvomtakne_007No ratings yet
- Zenith PowerPoint Presentation On Bacterial VaginosisDocument17 pagesZenith PowerPoint Presentation On Bacterial VaginosisZenith MikeNo ratings yet
- Huntington's Disease Information SheetDocument2 pagesHuntington's Disease Information SheetJerby Anne BasilioNo ratings yet
- Antibiotics in Childhood Pneumonia ReviewDocument7 pagesAntibiotics in Childhood Pneumonia ReviewTainah__100% (1)
- Pathogenesis, Clinical Features, and Assessment of Cancer Cachexia - UpToDateDocument19 pagesPathogenesis, Clinical Features, and Assessment of Cancer Cachexia - UpToDatenataliamacarena03No ratings yet
- The Eighth Edition AJCC Melanoma Staging System: Implications for Treatment and CareDocument23 pagesThe Eighth Edition AJCC Melanoma Staging System: Implications for Treatment and CareValentina IndahNo ratings yet